细菌感染是导致神经系统疾病的一个重要原因。细菌可以通过多种途径侵犯神经系统,引起各种神经系统疾病,其中最常见的包括细菌性脑膜炎、脑膜肯和脑膜脑炎等。这些疾病不仅可直接损害神经组织,还可引发免疫应答,导致继发性神经功能障碍。下面将详细阐述细菌感染引起神经系统疾病的主要机制。
(1) 血液传播:细菌可经血液进入血脑屏障,最终侵入脑实质组织。如肺炎链球菌、流感嗜血杆菌、奈瑟球菌等常见细菌性脑膜炎病原体,即多通过血源性传播导致脑膜炎。
(2) 经颅内直接侵入:一些细菌可经颅内解剖通路直接侵犯神经组织,如脑膜肯和脑膜脑炎常见病原体-结核分枝杆菌,可经颅底、疱疹病毒等通过感染面部神经进入中枢神经系统(1)。
细菌一旦进入神经组织,常会引发严重的炎症反应,导致神经细胞及周围组织损害。具体机制包括:
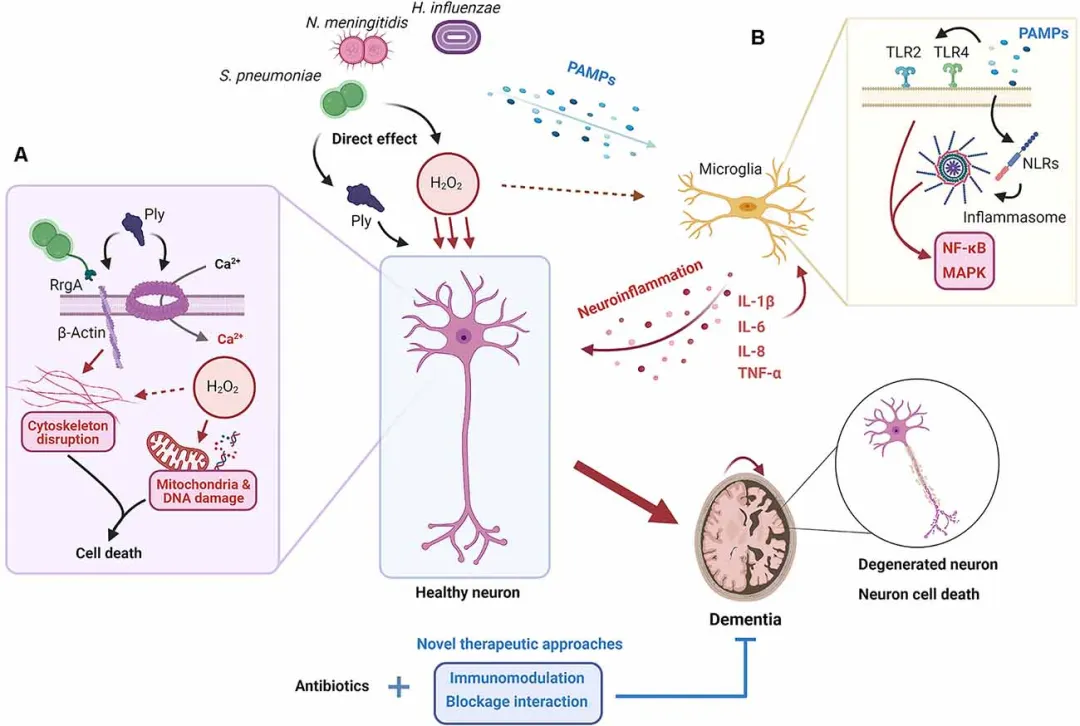
(1) 细菌分泌毒力因子:细菌可通过分泌外毒素、内毒素等毒力因子直接破坏神经细胞膜,引发细胞凋亡或坏死(2)。
(2) 诱发免疫反应:细菌侵入神经组织后,会激活局部免疫细胞如小胶质细胞,释放大量炎症介质如细胞因子、趋化因子等,导致组织水肿、神经元功能障碍甚至死亡(3)。
(3) 引发血管通透性增加:细菌感染可使血脑屏障通透性升高,促进细菌及其代谢产物进一步渗入神经组织,加重炎症反应(4)。
综上所述,细菌通过直接毒害神经组织或引发过度免疫反应,可造成神经功能障碍,诱发各种神经系统疾病。
(1) 激活免疫细胞释放炎症介质:细菌感染会激活巨噬细胞、树突状细胞等免疫细胞,促使其分泌大量细胞因子如IL-1β、TNF-α、
(2) 诱发氧化应激:细菌感染还可刺激免疫细胞产生大量活性氧自由基,引发氧化应激反应,进一步损害神经组织(6)。
(3) 破坏血脑屏障通透性:细菌感染还可增加血脑屏障的通透性,促进炎症因子向中枢神经系统扩散,加重神经损害(4)。
(4) 激活神经退行性通路:细菌感染导致的炎症反应,可激活谷氨酸受体、牛磺酸受体、NMDA受体等神经退行性通路,引发神经元兴奋毒性,促进神经细胞凋亡(7)。
(5) 诱发自身免疫反应:细菌感染可能引发机体针对自身神经抗原的自身免疫反应,导致神经功能障碍,如格林-巴利综合征(8)。
总之,细菌感染不仅可直接侵犯神经组织,还可通过激发广泛炎症反应,导致神经功能障碍,引发各种神经系统疾病。
3. 细菌感染引发的主要神经系统疾病
(1) 细菌性脑膜炎:是最严重的细菌性中枢神经系统感染之一。主要病原体包括肺炎链球菌、流感嗜血杆菌、奈瑟球菌等,可通过血液传播或直接侵入脑膜引发严重的脑膜炎症,进而损害神经组织,导致神经功能障碍、脑水肿、颅内压升高等(9)。
(2) 脑膜肯:结核分枝杆菌是该病的主要致病菌,可经血液或直接侵犯脑膜,引发慢性肉芽肿性炎症,最终导致脑组织损害,表现为头痛、意识障碍、脑神经麻痹等(1)。
(3) 脑膜脑炎:多数由单纯疱疹病毒或水痘-带状疱疹病毒等引起,可经面部神经侵入中枢神经系统,诱发急性或亚急性脑膜炎及脑炎,表现为神经症状如意识障碍、痉挛、偏瘫等(10)。
(4) 其他:细菌感染还可诱发格林-巴利综合征、肺炎链球菌性脑膜炎后遗症、慢性细菌性脑膜炎等神经系统疾病(8,11,12)。
综上所述,细菌感染是导致多种神经系统疾病的重要原因。细菌可通过直接侵犯神经组织或间接激发炎症反应等途径,引发神经功能障碍。因此,及时识别细菌感染,采取有效治疗措施,对预防和治疗相关神经系统疾病至关重要。
参考文献
1.Török ME. Tuberculous meningitis: advances in diagnosis and treatment. Br Med Bull. 2015;113(1):117-31.
2.Braun JS, Novak R, Gao G, Murray PJ, Shenep JL. Pneumolysin, a protein toxin of Streptococcus pneumoniae, induces nitric oxide production from macrophages. Mol Med. 1999;5(10):617-26.
3.Sellner J, Täuber MG, Leib SL. Pathogenesis and pathophysiology of bacterial CNS infections. Handb Clin Neurol. 2010;96:1-16.
4.Zygmunt DA, Abdullahi A, Tran TD, Patel P, Huang D, Callahan CP, et al. Bacterial meningitis alters blood-brain barrier permeability and tight junctions in rats. Neurosci Lett. 2016;617:165-73.
5.Banks WA, Kastin AJ, Broadwell RD. Passage of cytokines across the blood-brain barrier. Neuroimmunomodulation. 1995;2(4):241-8.
6.Chuang YM, Chan SH, Wu HM, Chang YY, Chiou YH, Liu CK, et al. Inadvertent nitric oxide production during bacterial meningitis. Free Radic Biol Med. 2007;42(4):494-500.
7.Ikonomidou C, Turski L. Why did NMDA receptor antagonists fail clinical trials for stroke and traumatic brain injury? Lancet Neurol. 2002;1(6):383-6.
8.Willison HJ, Jacobs BC, van Doorn PA. Guillain-Barré syndrome. Lancet. 2016;388(10045):717-27.
9.van de Beek D, Cabellos C, Dzupova O, Esposito S, Klein M, Kloek AT, et al. ESCMID guideline: diagnosis and treatment of acute bacterial meningitis. Clin Microbiol Infect. 2016;22 Suppl 3:S37-62.
10.Koskiniemi M, Rantalaiho T, Piiparinen H, von Bonsdorff CH, Färkkilä M, Järvinen A, et al. Infections of the central nervous system of suspected viral origin: a collaborative study from Finland. J Neurovirol. 2001;7(5):400-8.
11.Edmond K, Clark A, Korczak VS, Sanderson C, Griffiths UK, Rudan I. Global and regional risk of disabling sequelae from bacterial meningitis: a systematic review and meta-analysis. Lancet Infect Dis. 2010;10(5):317-28.
12.Bijlsma MW, Brouwer MC, Kasanmoentalib ES, Kloek AT, Lucas MJ, Tanck MW, et al. Community-acquired bacterial meningitis in adults in the Netherlands, 2006-14: a prospective cohort study. Lancet Infect Dis. 2016;16(3):339-47.
联系人:吴晨雪
手机:15602945134
电话:0755-32960208
邮箱:rosellebio@126.com
地址: 广东省深圳市盐田区壹海中心1203室